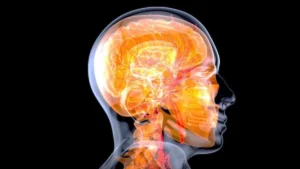
Irma Otero Vázquez, psicologa generale sanitaria e terapeuta, indaga sulla malattia dei corpi di Lewy, attribuendo grande importanza alla sintomatologia e alle differenze con la demenza associata al morbo di Parkinson e all’Alzheimer.
L’aumento dell’aspettativa di vita della popolazione ha portato ad un aumento dell’incidenza e della prevalenza delle malattie neurodegenerative. La demenza da corpi di Lewy è dietro a gran parte di questa problematica, quindi conoscerla e trattarla sarà fondamentale per ridurre i costi socio-economici e personali associati.
Cosa sono i corpi di Lewy?
I corpi di Lewy sono accumuli anormali della proteina alpha-sinucleina che si formano nel sistema nervoso a livello corticale e subcorticale. È stato dimostrato che le anomalie in questa proteina causano disfunzione neuronale o, in casi estremi, morte neuronale. Ciò comporta una significativa riduzione di dopamina, una patologia colinergica e disfunzioni in altri neurotrasmettitori, dando luogo a una specifica sintomatologia. Pertanto, ai disturbi con questa eziologia si fa riferimento come apha-sinucleinopatie (Prasad et al., 2023).
Le malattie neurodegenerative/demenze possono essere classificate in base a criteri diversi e uno di essi è la patologia molecolare (Kovacs, 2017), che includerebbe le alpha-sinucleinopatie e quindi i corpi di Lewy.
Malattia dei corpi di Lewy
Di recente è stato proposto il concetto di malattia dei corpi di Lewy per includere un insieme di alpha-sinucleinopatie che presentano tali formazioni a causa della sovrapposizione clinica e patologica tra disturbi (Menšíková et al., 2022). In questo modo, includiamo le seguenti entità clinico-patologiche:
- Demenza da corpi di Lewy (che include la demenza da malattia di Parkinson e la demenza da corpi di Lewy).
- Atrofia Multisistemica.
Quindi, la terminologia sarà molto importante nel riferirci a una specifica patologia.
Va notato che le presentazioni motorie, cognitive, comportamentali e psicologiche differiscono tra le diverse entità, quindi questa eterogeneità nella sintomatologia e nel suo decorso è qualcosa che dobbiamo tenere presente. La base di tutto ciò è ancora scarsa, ma alcuni studi suggeriscono che la presenza concomitante di patologie beta-amiloide e tau, caratteristiche della malattia di Alzheimer, potrebbero influenzare tali differenze (Coughlin et al., 2020).
Demenza da corpi di Lewy
La demenza da corpi di Lewy è la seconda causa più comune di disturbo neurodegenerativo, dopo la malattia di Alzheimer, nelle persone di età superiore ai 75 anni. Nonostante ciò, la prevalenza riportata da diversi studi varia. Questo potrebbe essere un indicatore di sotto-diagnosi poiché talvolta viene erroneamente classificata come demenza di tipo Alzheimer o come malattia di Parkinson con deterioramento cognitivo lieve a causa della sua sintomatologia simile (Milán-Tomás, Fernández-Matarrubia e Rodríguez-Oroz, 2021).
La sua eziologia è sconosciuta, ma si ipotizza l’esistenza di un’interazione tra fattori genetici e ambientali (Bellas-Lamas, 2012). Per quanto riguarda la demenza da corpi di Lewy, la maggior parte dei casi è solitamente sporadica. Tuttavia, sono stati identificati alcuni casi di ereditarietà autosomica dominante con mutazione in determinati geni (Walker et al., 2015).
Questo disturbo di solito inizia tra i 70 e gli 80 anni di età, presenta un esordio insidioso ed è associato a un deterioramento funzionale più rapido rispetto alla malattia di Alzheimer, con un decorso fluttuante e progressivo (Bellas-Lamas et al., 2012).
Sintomatologia
Ci sono una serie di caratteristiche fondamentali nella presentazione della demenza a corpi di Lewy, che si sovrappongono alla demenza da malattia di Parkinson e alla demenza a corpi di Lewy.
Parkinsonismo
Questo sintomo è il risultato della perdita di neuroni dopaminergici nelle vie nigrostriatali e dalla presenza dei corpi di Lewy. La bradicinesia e la rigidità sono i segni più comuni (>85%). Di solito il parkinsonismo è simmetrico e spesso si osservano segni di disfunzione extrapiramidale oltre a mioclonie. Tutto ciò aumenta il rischio di problemi nella deglutizione o di cadute, nonché una scarsa risposta alla terapia con levodopa/carbidopa a differenza di quanto avviene nella malattia di Parkinson (Prasad et al., 2023).
Disturbo del sonno REM
Si tratta di una parasonnia in cui l’atonia muscolare tipica del sonno REM è carente. È presente nel 76% dei pazienti e si caratterizza per azioni, vocalizzazioni e movimenti che riflettono ciò che avviene nei loro sogni. Solitamente si manifesta anni prima degli altri sintomi e può essere accompagnato da risvegli confusi, sonnolenza diurna, insonnia… (Prasad et al., 2023).
Fluttuazioni cognitive
Queste fluttuazioni sono simili a quelle che si verificano durante un episodio di delirio e si riferiscono a differenze evidenti nei livelli di cognizione, attenzione e stato di allerta, causando a volte sonnolenza diurna o alterazioni del processo di pensiero. Possono anche verificarsi cambiamenti di comportamento, discorsi incomprensibili, alterazioni della coscienza o un deterioramento delle capacità visuospaziali (Gomperts, 2016 e Milán-Tomás et al., 2021).
Allucinazioni
Le più comuni sono le allucinazioni visive, che si presentano nell’80% dei pazienti. Di solito sono estremamente complesse e emotivamente neutre, assumendo spesso la forma di animali o persone con molti dettagli. Di solito le persone ne sono consapevoli e lo riferiscono ad altri membri della famiglia. A volte si descrive anche la sensazione di presenza o di qualcuno che cammina vicino a loro. Le allucinazioni uditive sono meno comuni e solitamente verbali (Prasad et al., 2023).
Regolazione inefficiente del sistema nervoso autonomo
La prevalenza di questa classe di sintomi è del 90%, i più comuni sono: ipotensione ortostatica, incontinenza urinaria, iposmia, stipsi, disfunzione erettile, gastroparesi o seborrea (Prasad et al., 2023; Bellas-Lamas et al., 2012).
Ipersensibilità ai neurolettici
La perdita di neuroni dopaminergici in questo tipo di pazienti è in parte responsabile dell’ipersensibilità agli antipsicotici. A seguito della loro assunzione, il parkinsonismo tende a peggiorare e aumenta il rischio di mortalità dovuta alla sindrome maligna da neurolettici. Alcune manifestazioni di queste persone possono essere valutate in pronto soccorso come sintomi psicotici, con conseguenze significative per la loro salute (Gomperts, 2016).
Ottenere un programma di stimolazione cognitiva per i malati di Alzheimer
Profilo neuropsicologico della demenza a corpi di Lewy
Dopo aver discusso le caratteristiche fondamentali della demenza a corpi di Lewy, ci concentreremo particolarmente sul profilo neuropsicologico della demenza a corpi di Lewy (DCL), poiché differisce in certa misura da quella associata al Parkinson.
I pazienti affetti da questa patologia mostrano alterazioni sia corticali che subcorticali (Yubero et al., 2011), con particolare coinvolgimento delle funzioni cognitive che saranno descritte di seguito.
Da un lato, i deficits visuo-costruttivi sono osservabili sin dalle fasi prodromiche della malattia, in cui si identificano errori nella riproduzione di figure complesse come la figura di Rey. Alcuni autori indicano che tali alterazioni possono dipendere piuttosto dalla presenza di problemi viso-percettivi e praecettivi, pertanto la valutazione dovrebbe approfondire questo aspetto (Kempt et al., 2017). Inoltre, possono essere osservati deficits nelle compiti visuo-spaziali, ad esempio, compiti di discriminazione di forme e dimensioni e nell’organizzazione visiva degli oggetti (Yubero, 211). Inoltre, si manifestano errori nell’attenzione e nelle funzioni esecutive, principalmente in relazione alla suscettibilità alla distrazione, all’inibizione, all’avvio di compiti, al cambio di attenzione e alla memoria di lavoro. Per quanto riguarda la funzione mnemonica, i deficits sono leggeri e relativamente stabili all’inizio (Subirana et al., 2011), sebbene si devono evidenziare gli errori nel riconoscimento visivo, mentre la memoria verbale sembra essere più conservata. Tuttavia, queste difficoltà possono essere attribuibili a alterazioni visive o dell’attenzione. Inoltre, in questa area sono state osservate anche carenze nel recupero delle informazioni (Kempt et al., 2017). Infine, nell’area linguistica, le maggiori alterazioni si riscontrano nella fluenza verbale (Yubero et al., 2011).
Per quanto riguarda le manifestazioni neuropsichiatriche, i sintomi di ansia, depressione e apatia sono i più comuni e tendono a presentarsi fin dall’inizio e persistere durante lo sviluppo della malattia (Donaghy et al., 2018 e Prasad et al., 2023).
Differenze tra demenza a corpi di Lewy e demenza associata al Parkinson
La DCL e la demenza associata al Parkinson condividono circa l’85% della sintomatologia, risultando entità difficili da distinguere. Il criterio chiave per distinguere tra i due disturbi è quello temporale (Martini 2020), come stabilito da McKeith et al. nel 2017, che indica che se i sintomi cognitivi esordiscono prima o nell’anno precedente alla comparsa del parkinsonismo si stabilisce la diagnosi di demenza a corpi di Lewy (Armstrong, 2021). Inoltre, i sintomi extrapiramidali tendono ad essere più evidenti nella demenza associata al Parkinson.

A livello cognitivo, ci sono sintomi distintivi come le funzioni visuospaziali, costruttive e la memoria visiva e verbale, che solitamente sono più compromesse nella DCL, oltre ad essere più comuni in questa forma di demenza le allucinazioni visive e i deliri (Milán-Tomás et al., 2021). Un altro fattore distintivo è il livello di accumulo di amiloide nel parenchima cerebrale, più comune nella DCL (Prasad et al., 2023).
Differenze tra demenza a corpi di Lewy e malattia di Alzheimer (MA)
La DCL e la MA nella fase iniziale condividono alcune somiglianze che rendono difficile la diagnosi corretta, come le alterazioni della memoria episodica, presenti in entrambe le patologie (Yubero, 2011). Tuttavia, questo non è del tutto corretto poiché gli errori mostrati nella MA sono correlati ai processi di archiviazione ed encoding, a differenza della DCL, la cui problematica si trova nei processi di recupero (Ciofane et al., 2019). Per quanto riguarda il dominio visuospaziale, il deterioramento è più acuto e rapido nella DCL (Milán-Tomás et al., 2021), così come i deficit di attenzione, con fluttuazioni non presenti nella MA, e la funzione esecutiva e costruttiva visiva. Quest’ultima è interessata in modo sproporzionato rispetto alle altre alterazioni della DCL (Yubero, 2011).
Trattamento della demenza a corpi di Lewy
Attualmente non esistono terapie efficaci per modificare il corso delle demenze a corpi di Lewy. Pertanto, l’intervento si concentra nel trattamento dei sintomi più evidenti al fine di alleviare il loro impatto sulla qualità della vita sia della persona che del suo ambiente (Milán-Tomás et al., 2021).
Inizieremo con i trattamenti farmacologici, prestando attenzione a quelli che peggiorano la clinica della persona come le benzodiazepine e gli oppioidi, tra gli altri. Inoltre, per ogni sintomo esistono diverse opzioni farmacologiche: per i sintomi cognitivi si raccomandano gli inibitori della colinesterasi, il donepezil e il rivastigmina, mentre per i disturbi del sonno è comune l’uso della melatonina (Armstrong, 2021).
Per quanto riguarda i trattamenti non farmacologici, che sono diventati una scelta terapeutica adeguata per trattare questa classe di patologie, possiamo menzionare la terapia fisica (che potrebbe essere benefica nella gestione dei segni extrapiramidali), la terapia occupazionale, la logopedia e le valutazioni della deglutizione (raccomandate per migliorare la disfagia, prevenire le cadute e migliorare la funzionalità), la riabilitazione cognitiva (per il suo impatto sulla qualità della vita, soddisfazione e stato d’animo) e le modifiche ambientali o la musicoterapia (per il miglioramento dei sintomi comportamentali) (Guidi et al., 2023 e Armstrong, 2023).
In sintesi, l’approccio terapeutico in questo tipo di patologie deve essere multidisciplinare al fine di affrontare questa vasta sintomatologia.
Conclusioni
La demenza a corpi di Lewy è un concetto molto più ampio di quanto si pensasse qualche anno fa e le sottili linee che differenziano una patologia dall’altra possono essere molto complesse da discernere. È per questo che come professionisti dobbiamo essere estremamente attenti nelle nostre valutazioni, al fine di individuare quei segni e sintomi chiave che ci guideranno verso una diagnosi più accurata. L’importanza di ciò non risiede solo nel semplice fatto di aver effettuato una buona classificazione patologica, ma nel fatto che questa sarà molto utile nella pianificazione di un trattamento adeguato che migliori effettivamente la qualità della vita e la funzionalità degli utenti e dei caregiver.
Bibliografia
- Armstrong, M. J. (2021). Advances in dementia with Lewy bodies. Therapeutic Advances in Neurological Disorders, 14, 17562864211057666.
- Bellas Lamas, P., Rodríguez Regal, A., & Cebrián Pérez, E. (2012). Demencia por cuerpos de Lewy. Rev. neurol.(Ed. impr.), s67-s74.
- Ciafone, J., Little, B., Thomas, A. J., & Gallagher, P. (2020). The neuropsychological profile of mild cognitive impairment in Lewy body dementias. Journal of the International Neuropsychological Society, 26(2), 210-225.
- Coughlin, D. G., Hurtig, H. I., & Irwin, D. J. (2020). Pathological influences on clinical heterogeneity in Lewy body diseases. Movement Disorders, 35(1), 5-19.
- Donaghy, P. C., Taylor, J. P., T O’Brien, J., Barnett, N., Olsen, K., Colloby, S. J., … & Thomas, A. J. (2018). Neuropsychiatric symptoms and cognitive profile in mild cognitive impairment with Lewy bodies. Psychological medicine, 48(14), 2384-2390.
- Gomperts, S. N. (2016). Lewy body dementias: dementia with Lewy bodies and Parkinson disease dementia. Continuum: Lifelong Learning in Neurology, 22(2), 435-463.
- Guidi, L., Evangelisti, S., Siniscalco, A., Lodi, R., Tonon, C., & Mitolo, M. (2023). Non-pharmacological treatments in Lewy body disease: a systematic review. Dementia and Geriatric Cognitive Disorders, 52(1), 16-31.
- Kemp, J., Philippi, N., Phillipps, C., Demuynck, C., Albasser, T., Martin-Hunyadi, C., … & Blanc, F. (2017). Cognitive profile in prodromal dementia with Lewy bodies. Alzheimer’s research & therapy, 9, 1-10.
- Kovacs, G. G. (2018). Concepts and classification of neurodegenerative diseases. In Handbook of clinical neurology (Vol. 145, pp. 301-307). Elsevier.
- McKeith, I. G., Boeve, B. F., Dickson, D. W., Halliday, G., Taylor, J. P., Weintraub, D., … & Kosaka, K. (2017). Diagnosis and management of dementia with Lewy bodies: Fourth consensus report of the DLB Consortium. Neurology, 89(1), 88-100.
- Menšíková, K., Matěj, R., Colosimo, C., Rosales, R., Tučková, L., Ehrmann, J., … & Kaňovský, P. (2022). Lewy body disease or diseases with Lewy bodies?. npj Parkinson’s Disease, 8(1), 3.
- Milán-Tomás, Á., Fernández-Matarrubia, M., & Rodríguez-Oroz, M. C. (2021). Lewy body dementias: a coin with two sides?. Behavioral Sciences, 11(7), 94.
- Prasad, S., Katta, M. R., Abhishek, S., Sridhar, R., Valisekka, S. S., Hameed, M., … y Walia, N. (2023). Recent advances in Lewy body dementia: A comprehensive review. Disease-a-Month, 69(5), 101441.
- Risacher, S. L., & Saykin, A. J. (2019). Neuroimaging in aging and neurologic diseases. Handbook of clinical neurology, 167, 191-227.
- Subirana, J., Basté, M. C., Gómez, N. C., Pérez, R. C., & Signo, S. (2011). Demencias y enfermedad de Alzheimer. In Rehabilitación neuropsicológica: intervención y práctica clínica (pp. 289-317). Elsevier.
- Walker, Z., Possin, K. L., Boeve, B. F., & Aarsland, D. (2015). Non-Alzheimer’s dementia 2: Lewy body dementias. Lancet (London, England), 386(10004), 1683.
- Yubero, R. (2011). Características neuropsicológicas y aproximación diagnóstica a la demencia Parkinson ya la demencia por cuerpos de Lewy. Revista Española de Geriatría y Gerontología, 46, 12-18.


 L’importanza della fisioterapia neurologica per i pazienti colpiti da ictus
L’importanza della fisioterapia neurologica per i pazienti colpiti da ictus

Lascia un commento