Ana Isabel Moneo Troncoso, neuropsicóloga, expõe neste artigo o papel da penumbra isquêmica, as técnicas de neuroimagem, a neuroplasticidade e a reabilitação neuropsicológica na recuperação pós-AVC.
Introdução
A doença cerebrovascular constitui um dos motivos frequentes de atendimento neurológico de caráter iminente, gerando um problema de saúde pública de primeira ordem. Um dos achados mais destacados relaciona-se com a constatação de que a função neuronal pode ser recuperada e sobreviver após um período de hipóxia. Destaca-se o tecido cerebral potencialmente recuperável após a lesão, oferecendo uma janela terapêutica (período de tempo durante o qual o tratamento pode ser mais efetivo). Graças aos avanços tecnológicos nos últimos anos, observam-se melhorias significativas no desenvolvimento de terapias de reabilitação para lesão isquêmica.
Doença cerebrovascular
A doença cerebrovascular (DCV), também denominada AVC, refere-se ao distúrbio circulatório cerebral que causa uma alteração transitória ou definitiva da função de uma ou várias partes do encéfalo. De acordo com a natureza da lesão, diferenciam-se em isquêmico ou hemorrágico:
- O AVC hemorrágico deve-se à ruptura de um vaso sanguíneo encefálico com extravasamento de sangue (extravasamento) fora do leito vascular,
- enquanto o AVC isquêmico (85% dos casos) deve-se a uma falta de aporte sanguíneo a uma determinada área do parênquima encefálico devido a um êmbolo (coágulo de sangue) (Ustrell-Roig e Serena-Leal, 2007).
Dada a evolução nas primeiras horas, distinguem-se dois eventos cerebrovasculares isquêmicos:
- o ataque isquêmico transitório (déficit neurológico que se recupera antes das primeiras 24 horas),
- e o infarto cerebral (lesão definitiva do parênquima cerebral) isquemia de duração suficiente para produzir necrose do tecido (De Celis Ruiz et al., 2023).
A doença cerebrovascular é considerada uma emergência altamente prevalente e potencialmente mortal, representando a segunda causa de morte e a primeira causa de incapacidade, conforme constata a Organização Mundial da Saúde (OMS), o que constitui um grave problema de saúde pública de primeira ordem.
Após uma lesão aguda, existem várias janelas durante as quais as intervenções terapêuticas precoces podem modificar o curso evolutivo do infarto cerebral e alcançar uma reativação neuronal:
- Entre 6 e 8 horas, destaca-se a intervenção para restabelecer o fluxo sanguíneo na área afetada (reperfusão);
- entre 24 horas e 17 dias, relaciona-se com a sobrevida neuronal dentro da penumbra isquêmica;
- finalmente, uma janela terapêutica estendida até três meses relaciona-se com a recuperação neurofuncional (Sánchez-Chávez, 1999).

Inscreva-se
na nossa
Newsletter
Penumbra isquêmica
A penumbra isquêmica refere-se ao tecido cerebral periférico com alteração funcional, mas potencialmente recuperável ao reverter a isquemia cerebral, sendo considerada uma área potencialmente viável graças aos avanços em neurorreabilitação. Após o evento isquêmico, a zona penumbral pode persistir horas depois devido à irrigação sanguínea pelas artérias colaterais, de modo que a presença de uma penumbra implica a possibilidade de salvamento celular e uma melhoria no resultado clínico (Ismael, 2009).
As técnicas de neuroimagem, como a ressonância magnética craniana, permitem confirmar e localizar a topografia da lesão, sendo de grande utilidade no manejo da patologia. Na fase aguda, pode-se determinar o tecido infartado graças às sequências de difusão, bem como quantificar a extensão do tecido por meio das sequências de perfusão (Ustrell-Roig e Serena-Leal, 2007).
A discrepância positiva entre o volume do infarto e o volume da penumbra (mismatch) é utilizada como preditor de boa resposta ao tratamento (um mismatch positivo indica que existe uma grande penumbra em comparação com a área infartada, o que sugere que ainda há tecido cerebral potencialmente salvável). Por isso, é de grande relevância dispor de técnicas de neuroimagem que permitam a delimitação do núcleo do infarto e da zona de penumbra para prever o prognóstico do paciente e utilizá-las ao tomar decisões terapêuticas, selecionando pacientes que possam se beneficiar de tratamentos de reperfusão além das janelas de tempo tradicionais (García et al., 2022) (figura 1).
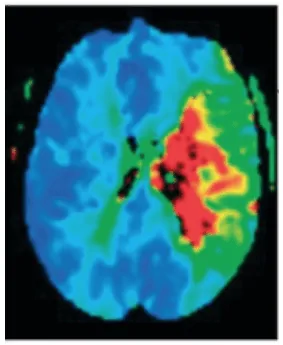
Por conseguinte, torna-se fundamental na reabilitação pós-AVC a implementação de intervenções tanto farmacológicas quanto não farmacológicas que garantam a neuroplasticidade do tecido cerebral.
Neuroplasticidade
A neuroplasticidade, entendida sob uma ótica conexionista, é a capacidade do sistema nervoso de modificação e regeneração, permitindo que o tecido nervoso experimente mudanças de reorganização ou adaptação diante de um estado fisiológico com ou sem alteração. Graças às técnicas de neuroimagem cerebral, foi possível determinar o funcionamento cerebral evidenciando o fenômeno da plasticidade, limitado não apenas à infância e adolescência, mas ao longo de toda a vida adulta (Castillo et al., 2020).
O encéfalo possui grande capacidade de adaptação a circunstâncias como lesão cerebral (plasticidade pós-lesão), compensando os danos por meio da reorganização e da criação de novas conexões neuronais não danificadas, sendo, portanto, uma estrutura extremamente dinâmica e plástica (Murie-Fernández et al., 2010).
Entre as primeiras etapas do evento isquêmico e os 3-6 meses posteriores, foram descritos uma série de processos que comprovam o funcionamento da plasticidade após o dano:
- Em primeiro lugar, ocorre uma maior atividade funcional no sistema somatossensorial contralateral à lesão e a identificação de regiões corticais conectadas à zona afetada.
- Em segundo lugar, pode-se ocorrer um fortalecimento na estrutura da via córtico-espinhal ipsilateral à lesão, assumindo um papel compensatório.
- Finalmente, restabelece-se a conexão funcional entre os hemisférios cerebrais e a rede do córtex sensório-motor em ambos os lados do cérebro (Marín-Medina et al., 2023).
O fenômeno da plasticidade permite que o cérebro reconecte e reatribua funções a regiões não afetadas. Esse mecanismo de compensação estabelece as bases neurobiológicas de intervenções de recuperação, tais como a estimulação cognitiva (EC). Esse mecanismo de compensação é crucial, contribuindo significativamente para o processo de reabilitação e recuperação (Castillo et al., 2020).
Reabilitação neuropsicológica
A reabilitação neuropsicológica, entendida como um processo interativo, refere-se às técnicas de intervenção terapêutica com o objetivo de reduzir o déficit cognitivo, comportamental e emocional após a lesão, promovendo a integração social e o bem-estar do paciente por meio de uma equipe terapêutica. Destacam-se os diferentes métodos de intervenção: estimulação cognitiva, intervenção familiar, modificação de comportamento e readaptação profissional ou vocacional (Murie-Fernández et al., 2010).
Na reabilitação neuropsicológica, destacam-se duas abordagens: restauração e compensação da função.
- A primeira refere-se à intervenção direta sobre as funções alteradas com o objetivo de obter uma recuperação parcial ou total por meio de reabilitação e exercícios repetitivos.
- A segunda refere-se à aprendizagem de novas estratégias para a utilização das habilidades cognitivas preservadas ao realizar tarefas que anteriormente dependiam da função alterada (CDINC, 2019).
Os mecanismos envolvidos na recuperação se relacionam com o tamanho, localização do dano, região do circuito afetado e grau de conectividade da rede. Vale destacar que, em caso de uma lesão moderada com grande comprometimento na conectividade da rede, o tratamento baseado no reentreinamento da função mostra-se de grande eficácia (Marín-Medina et al., 2023).
A estimulação cognitiva tem como objetivo a otimização das capacidades cognitivas a fim de melhorar o funcionamento cognitivo, por meio de programas de treinamento baseados em atividades concretas. A percepção, a atenção, o raciocínio, a linguagem ou a memória, entre outros, são processos neuropsicológicos suscetíveis de melhora por meio da estimulação cognitiva. No entanto, também se considera a esfera afetiva, social, comportamental e familiar, originando uma intervenção holística na pessoa (Villalba e Espert, 2014).
Graças aos significativos avanços no campo tecnológico, foram desenvolvidas ferramentas e programas de treinamento cognitivo com suporte informático que permitem abordar de forma efetiva a reabilitação. Entre as principais vantagens que as técnicas de informação e comunicação (TIC) oferecem na reabilitação destacam-se:
- personalização dos tratamentos de acordo com as necessidades específicas de cada paciente;
- obtenção de um feedback imediato após a aplicação, o que favorece a motivação do paciente;
- monitoramento do desempenho em cada tarefa;
- bem como um caráter dinâmico das atividades (Fernández et al., 2020).
Por tudo isso, as TIC representam um marco no âmbito da reabilitação, melhorando notavelmente a qualidade de vida dos pacientes isquêmicos, e é inegável a sinergia entre tecnologia e reabilitação como um avanço significativo.
Lançamos NeuronUP Assessment!
O novo produto de Avaliação da NeuronUP.
Solicite acesso para testar gratuitamente por tempo limitado.
Conclusões
A implementação das novas tecnologias na reabilitação da doença cerebrovascular resulta em uma otimização dos processos terapêuticos e uma melhoria dos resultados, facilitando a personalização das intervenções. O início da reabilitação, a duração e a intensidade são fatores fundamentais que influenciam a recuperação funcional do paciente.
É de suma importância que tanto as autoridades de saúde quanto os profissionais sanitários priorizem a atenção à patologia, sendo um fator crucial para a melhoria do sistema de saúde.
Priorizando a prevenção, um diagnóstico precoce e uma intervenção antecipada e individualizada, reduz-se a carga sobre o serviço de saúde, promovendo uma atenção integral e eficaz. O atendimento precoce da doença cerebrovascular deve ser considerado uma estratégia fundamental para o bem-estar da população.
Bibliografia
- Castillo, G., Fernández, B. y Chamorro, D. (2020). Neuroplasticidad: Ejercicios para retrasar los efectos de la Enfermedad de Alzheimer mediante Estimulación Cognitiva. Revista Investigación científica tecnológica 4(2), 115-122.
- Centro de Diagnóstico e Intervención neurocognitiva (CDINC). (21 de marzo de 2019). ¿Qué es la Rehabilitación Neuropsicológica? CDINC. https://cdincbarcelona.com/es/que-es-la-rehabilitacion-neuropsicologica/#:~:text=Seg%C3%BAn%20Organizaci%C3%B3n%20Mundial%20de%20la,adap taci%C3%B3n%20f%C3%ADsica%2C%20psicol%C3%B3gica%20y%20social.
- De Celis Ruiz, E., Masjuan, J., Tejedor, E. D. y De Donlebún, J. R. P. (2023). Ictus isquémico. Infarto cerebral y ataque isquémico transitorio. Medicine-Programa de Formación Médica Continuada Acreditado, 13 (70), 4083-4094.
- Fernández, E., Fernández, y Crespo, M. (2020). Integración de las tecnologías de la información y la comunicación en la intervención neuropsicológica. Revista Cubana de Información en Ciencias de la Salud, 31(2).
- García, M. G., Bea, M. P., Saiz, A. A., Fontaneda, V. D. y Leon, E. C. (2022). Actualización del código ictus en urgencias. Radiología, 65(31), 3-10.
- Ismael, M. G. (2009). Contribución de neurospect a la evaluación del ave isquémico: penumbra isquémica. Rev. Méd. Clín.Condes, 20(3), 276-281.
- Marín-Medina, D. S., Arenas-Vargas, P. A., Arias-Botero, J. C., Gómez-Vásquez, M., Jaramillo-López, M. F. & Gaspar-Toro, J. M. (2023). New approaches to recovery after stroke. Neurological Sciences, 45(1), 55-63.
- Murie-Fernández, M., Irimia, P., Martínez-Vila, E., John Meyer, M., y Teasell, R. (2010). Neurorrehabilitación tras el ictus. Neurología, 25(3), 189–196.
- Ustrell-Roig, X. y Serena-Leal, J. (2007). Ictus. Diagnóstico y tratamiento de las enfermedades cerebrovasculares. Revista Española de Cardiología, 60(7), 753-769.





 Coexistência entre a condição do espectro autista e a dislexia: prevalência e estratégias de intervenção
Coexistência entre a condição do espectro autista e a dislexia: prevalência e estratégias de intervenção
Deixe um comentário