La doctoranda Marta Arbizu Gómez aborda la relación entre sueño y neurodegeneración y cómo el sueño protege el cerebro, gracias a evidencia científica sobre el papel de la prevención de la demencia y la salud cognitiva.
El sueño y la neurodegeneración mantienen una relación bidireccional crítica. Dormir protege el cerebro mediante la eliminación de proteínas como β-amiloide y la regulación de la inflamación cerebral. Optimizar el descanso es vital para prevenir la demencia y potenciar programas de rehabilitación cognitiva.
¿Por qué el sueño es clave para la salud cerebral?
Dormir bien no solo es esencial para descansar: el sueño desempeña un papel clave en múltiples procesos cerebrales, como la consolidación de la memoria, la regulación metabólica e inflamatoria y el mantenimiento de las conexiones neuronales. Sin embargo, cada vez existe más evidencia científica de que el sueño también podría desempeñar un papel crucial en la prevención de enfermedades neurodegenerativas.
Trastornos del sueño como el insomnio, la fragmentación del descanso o la reducción del sueño profundo son frecuentes en personas mayores y en pacientes con enfermedades como el alzhéimer, el párkinson o la demencia frontotemporal. Durante años, estos cambios se han interpretado principalmente como una consecuencia de la enfermedad.
Sin embargo, investigaciones recientes sugieren que la relación podría ser bidireccional: no solo la neurodegeneración altera el sueño, sino que las alteraciones del sueño también podrían contribuir al desarrollo o progresión de estas patologías.
Un artículo de revisión publicado en 2025 en la revista Neuron analiza precisamente esta interacción compleja entre sueño y neurodegeneración, explorando los mecanismos biológicos que podrían explicar cómo el sueño protege al cerebro.
Mecanismos neurobiológicos: ¿por qué el sueño es neuroprotector?
El sueño está controlado por una compleja red de regiones cerebrales y sistemas de neurotransmisores que coordinan los estados de vigilia, sueño no REM (NREM) y sueño REM.
Durante la vigilia predominan sistemas neuronales activadores —como los que utilizan noradrenalina, serotonina o histamina— que mantienen el cerebro alerta. En cambio, durante el sueño profundo se reduce esta actividad y se activan circuitos inhibitorios que favorecen la recuperación neuronal.
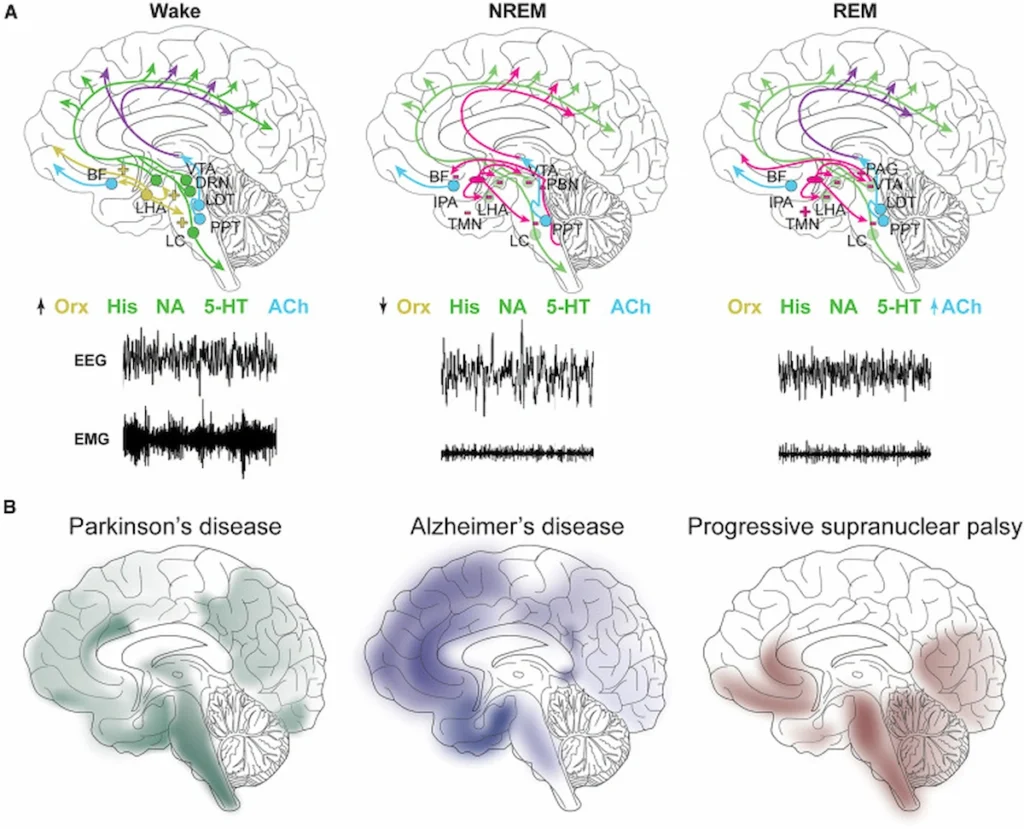
Con el envejecimiento, estos sistemas se vuelven menos eficientes, lo que provoca cambios característicos en el patrón de sueño:
- reducción del sueño profundo (slow-wave sleep),
- mayor fragmentación del descanso,
- y despertares más frecuentes.
Estos cambios podrían aumentar la vulnerabilidad del cerebro frente a procesos neurodegenerativos.
Relación entre el sueño y las enfermedades neurodegenerativas
El artículo destaca que los trastornos del sueño son extremadamente frecuentes en distintas enfermedades neurodegenerativas, aunque su manifestación varía según la patología.
Por ejemplo:
- Enfermedad de Alzheimer: se observa fragmentación del sueño y reducción del sueño profundo.
- Enfermedad de Parkinson y demencia con cuerpos de Lewy: son frecuentes los trastornos conductuales del sueño REM.
- Demencia frontotemporal: pueden aparecer alteraciones en la duración y calidad del sueño.
En algunos casos, los problemas de sueño incluso pueden aparecer años antes de los síntomas cognitivos o motores, lo que sugiere que podrían actuar como marcadores tempranos de enfermedad.
Cómo el sueño protege el cerebro frente a la neurodegeneración
Una de las contribuciones más interesantes del artículo es la descripción de varios mecanismos mediante los cuales el sueño podría proteger frente a la neurodegeneración. Durante el sueño profundo se regulan procesos fundamentales para el mantenimiento de la salud cerebral, que van desde la actividad neuronal hasta la inflamación o la regulación genética.
| Proceso durante el sueño | Impacto en el cerebro |
|---|---|
| Regulación de la actividad neuronal | Reduce la acumulación de proteínas patológicas como β-amiloide y tau. |
| Modulación de la microglía | Disminuye la inflamación cerebral. |
| Regulación sináptica | Favorece el aprendizaje y la consolidación de la memoria. |
| Regulación epigenética | Influye en la expresión génica y en la reparación celular. |
A continuación, se describen con más detalle algunos de los mecanismos mediante los cuales el sueño podría ejercer un efecto protector frente a la neurodegeneración.
Regulación de la actividad neuronal
Durante la vigilia prolongada aumenta la actividad neuronal, lo que incrementa la liberación de proteínas como β-amiloide o tau. El sueño, especialmente el sueño profundo, contribuye a reducir esta actividad excesiva y a restaurar el equilibrio neuronal, favoreciendo así la estabilidad de las redes cerebrales.
Control de la inflamación cerebral
Las células gliales —especialmente la microglía— desempeñan un papel importante tanto en la regulación del sueño como en la respuesta inmunitaria del cerebro. La privación de sueño puede activar respuestas inflamatorias y aumentar la reactividad microglial, lo que potencialmente favorece procesos neurodegenerativos.
Mantenimiento de la plasticidad sináptica
El sueño también contribuye a reorganizar las conexiones sinápticas formadas durante el día, fortaleciendo algunas y eliminando otras. Este proceso es fundamental para el aprendizaje, la consolidación de la memoria y la estabilidad de las redes neuronales.
El papel de la genética y la regulación molecular del sueño
El estudio también destaca que el sueño puede influir en mecanismos moleculares que regulan la expresión genética.
Por ejemplo, cambios en el ciclo sueño-vigilia pueden modificar procesos epigenéticos como:
- metilación del ADN,
- modificaciones de histonas,
- regulación de la expresión génica.
Estas modificaciones pueden afectar procesos clave para la salud neuronal, como la reparación del ADN, la plasticidad sináptica y la estabilidad genómica.
Implicaciones del sueño para la prevención de la demencia
Los autores concluyen que mejorar la calidad del sueño podría convertirse en una estrategia importante para reducir el riesgo de enfermedades neurodegenerativas.
Entre las posibles aplicaciones destacan:
- detección temprana, utilizando alteraciones del sueño como posibles biomarcadores de riesgo;
- intervenciones preventivas, dirigidas a mejorar la calidad del sueño en poblaciones vulnerables;
- tratamientos integrados, que combinen terapias farmacológicas, cambios en el estilo de vida y estimulación cognitiva.
Aunque todavía se necesitan más estudios para establecer relaciones causales claras, la evidencia acumulada sugiere que el sueño desempeña un papel mucho más activo en la salud cerebral de lo que se pensaba.
¿Cómo se relaciona este avance con NeuronUP?
En NeuronUP se desarrollan herramientas digitales basadas en evidencia científica para la rehabilitación y estimulación cognitiva.
Comprender cómo factores biológicos como el sueño influyen en la neurodegeneración permite diseñar estrategias terapéuticas más completas, que combinen:
- diagnóstico temprano,
- intervención cognitiva personalizada,
- seguimiento continuo del estado del paciente.
En este contexto, mejorar la calidad del sueño podría convertirse en un complemento importante de los programas de rehabilitación cognitiva, contribuyendo a optimizar el rendimiento cognitivo y la calidad de vida de los pacientes.
Conclusión
El sueño desempeña un papel fundamental en la protección del cerebro frente a procesos neurodegenerativos. Más allá de ser simplemente un periodo de descanso, el sueño regula la actividad neuronal, modula la inflamación cerebral y participa en mecanismos moleculares esenciales para la salud del sistema nervioso.
Comprender mejor esta relación abre nuevas oportunidades para la prevención y el tratamiento de enfermedades como el alzhéimer o el párkinson. En los próximos años, integrar el estudio del sueño en la investigación clínica podría ser clave para desarrollar estrategias más eficaces de protección de la salud cerebral.
Bibliografía
- Parhizkar S, Holtzman DM. The night’s watch: Exploring how sleep protects against neurodegeneration. Neuron. 2025;113:819–837. doi:10.1016/j.neuron.2025.02.004.
Preguntas frecuentes sobre sueño y neurodegeneración
1. ¿Dormir poco aumenta el riesgo de alzhéimer?
Sí, la evidencia científica sugiere que la privación de sueño crónica puede aumentar el riesgo de desarrollar enfermedad de Alzheimer. Dormir mal favorece la acumulación de proteínas como la β-amiloide y la tau en el cerebro, que están directamente implicadas en la neurodegeneración. Además, la falta de sueño altera procesos como la limpieza cerebral y la regulación inflamatoria.
2. ¿Cómo protege el sueño al cerebro frente a la neurodegeneración?
El sueño protege el cerebro mediante varios mecanismos clave: reduce la actividad neuronal excesiva, facilita la eliminación de sustancias tóxicas, regula la inflamación cerebral y favorece la plasticidad sináptica. Estos procesos contribuyen a mantener la salud neuronal y pueden ayudar a prevenir el deterioro cognitivo.
3. ¿Qué fase del sueño es más importante para la salud cerebral?
El sueño profundo o fase NREM de ondas lentas es especialmente importante para la salud cerebral. Durante esta fase se produce una mayor eliminación de desechos metabólicos, se consolida la memoria y se reduce la actividad neuronal excesiva, lo que protege frente a procesos neurodegenerativos.
4. ¿Los trastornos del sueño pueden ser un síntoma temprano de demencia?
Sí, en muchos casos los trastornos del sueño pueden aparecer años antes de los síntomas cognitivos. Alteraciones como el insomnio, la fragmentación del sueño o los trastornos del sueño REM pueden actuar como biomarcadores tempranos de enfermedades neurodegenerativas.
5. ¿Existe relación entre el sueño y el deterioro cognitivo?
Sí, la relación entre sueño y deterioro cognitivo es bidireccional. Por un lado, las enfermedades neurodegenerativas alteran el sueño; por otro, dormir mal puede acelerar el deterioro cognitivo y aumentar la vulnerabilidad cerebral.
6. ¿Mejorar la calidad del sueño puede prevenir la demencia?
Aunque no existe una prevención absoluta, mejorar la calidad del sueño se considera una estrategia prometedora para reducir el riesgo de demencia. Intervenciones como la higiene del sueño, la regularidad en los horarios y el tratamiento de trastornos del sueño pueden tener un impacto positivo en la salud cerebral.
7. ¿Qué papel tiene el sueño en la rehabilitación cognitiva?
El sueño influye directamente en la eficacia de la rehabilitación cognitiva, ya que interviene en procesos como el aprendizaje, la consolidación de la memoria y la plasticidad neuronal. Dormir bien puede mejorar el rendimiento terapéutico y favorecer la recuperación cognitiva en pacientes neurológicos.
8. ¿Cómo se puede evaluar el sueño en pacientes con deterioro cognitivo?
La evaluación del sueño puede realizarse mediante entrevistas clínicas, cuestionarios específicos, diarios de sueño y herramientas objetivas como la actigrafía o la polisomnografía. Integrar esta evaluación en la práctica clínica permite detectar alteraciones relevantes para el diagnóstico y la intervención.






 Herramientas digitales en la intervención temprana: lo que nos dice la evidencia internacional
Herramientas digitales en la intervención temprana: lo que nos dice la evidencia internacional
Deja una respuesta