يعرض عالم النفس العصبي Ángel Martínez الاختلالات البصرية المكانية والبصرية الإدراكية الموجودة لدى المرضى المصابين بـخرف أجسام ليوي.
خرف أجسام ليوي
يُعد خرف أجسام ليوي (DCL) ثاني أكثر الخرف التنكسي العصبي شيوعًا بعد مرض الزهايمر، مع انتشار يقدَّر وفقًا لدراسات مختلفة بين 2% و25% من جميع الحالات (Vann Jones y O’Brien, 2014).
ما هو خرف أجسام ليوي؟
تتميز هذه المرض التنكسي العصبي أساسًا بـتراكم أجسام ليوي، التي تتكون في الغالب من بروتين ألفا-سينوكلين، في مناطق تحت قشرية مثل المادة السوداء، اللّوكوس سيروليوس، الأنوية القاعدية لماينرت والوطاء، وكذلك في القشرة الجبهية والصدغية وفي الفصوص القذالية. ومع ذلك، فإن علم الأمراض العصبي والتصنيف وتسميات الخُرف التنكسي ليست أمورًا بسيطة؛ فعلى سبيل المثال، بجانب تراكمات ألفا-سينوكلين توجد تراكمات بروتين p-Tau وبيتا-أميلويد، أي نتائج نموذجية لمرض الزهايمر.
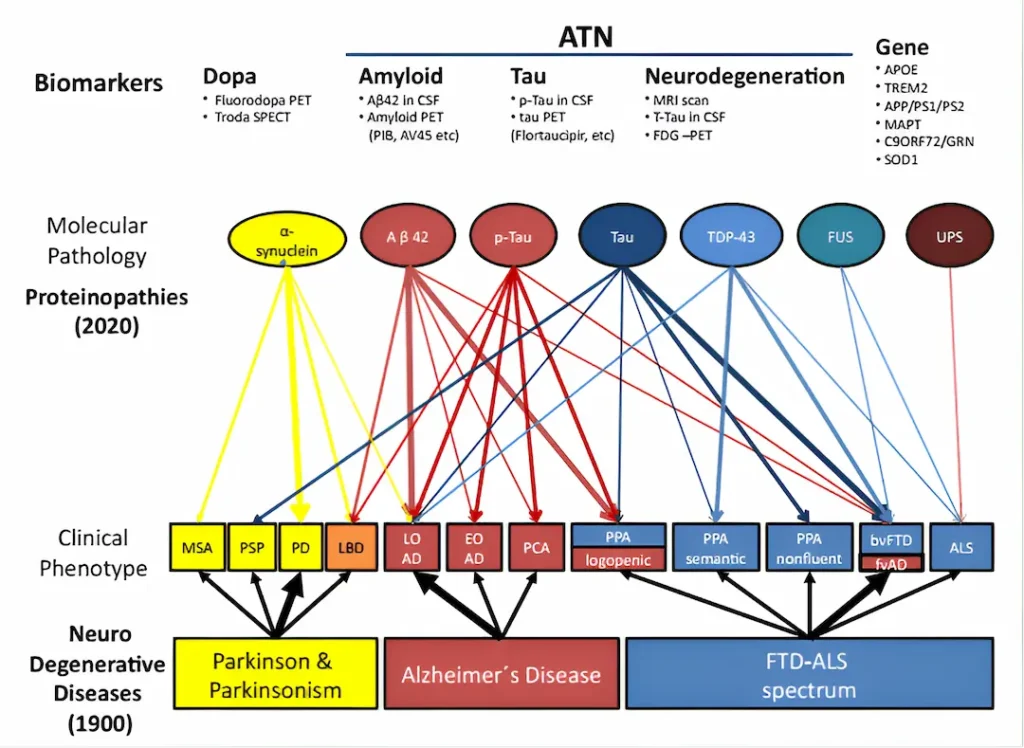
تصنيف الخرف
في الصورة، المستخرجة من مقال يحمل عنوانًا ملفتًا للغاية، “Moving from neurodegenerative dementias, to cognitive proteinopathies, replacing “where” by “what” (Allegri, 2020), يمكن رؤية تصنيف للخُرف التنكسي العصبي بناءً على البروتينات المرتبطة بكلٍ منها.
أعراض خرف أجسام ليوي
قبل الخوض في وصف اختلالات المعالجة البصرية العليا لدى مرضى خرف أجسام ليوي، ومن أجل تكوين فكرة عامة عن الملف السريري لديهم، سنضعها في سياق مجموعة العلامات التي عادة ما تسجلها الأدبيات على أنها مميزة لهذه الفئة. بإيجاز، ووفقًا لـ The Dementia with Lewy Bodies (DLB) Consortium (McKeith et al., 2017)، ستكون هذه:
- هلوسات بصرية.
- علامات خارج الهرمية.
- تقلب في الحالة الإدراكية ومستوى اليقظة، يبدو مشابهًا للهذيان.
- قلق، اكتئاب، أوهام واضطرابات النوم.
- تدهور إدراكي بارز في الوظائف التنفيذية، والانتباه، والوظائف البصرية الإدراكية والبصرية المكانية، وفي بعض المنشورات تُدرج أيضًا عجزًا في الوظائف البصرية البنائية.
الاختلافات بين خرف أجسام ليوي ومرض الزهايمر
أما بالنسبة لـالجوانب المعرفية، فغالبية المعلومات المتاحة حول الملف النفسي العصبي للمرضى المصابين بخرف أجسام ليوي تأتي من دراسات مقارنة أو تهدف إلى تسهيل التشخيص التفريقي والمبكر بين هذا المرض ومرض الزهايمر (EA)، إذ يشتركان في بعض التشابهات في مراحلهما المبكرة.
أحد أوجه التشابه التي يُشار إليها عادة هو تدهور الـذاكرة العرضية، إلا أنه إذا دققنا، فليس هذا التشابه حقيقيًا؛ إذ إن المرضى المصابين بـDCL في المراحل الخفيفة أو ما قبل العرضية يظهرون صعوبات عند استرجاع المعلومات، مع تحسن أدائهم عند استخدام المفاتيح والاعتراف بالمعلومات المعروضة سابقًا، مع قلة الاقتحامات والإيجابيات الكاذبة، وذلك مقابل العجز السائد في عملية الترميز ووقوع العديد من الاقتحامات والإيجابيات الكاذبة الذي يميز مرض الزهايمر (Guidi et al., 2006; Petrova et al., 2016).
على أي حال، فإن النتائج النفسية العصبية التي تُعرِّف وتُميِّز خَرفَ أجسام ليوي في مرحلتي ما قبل العرض والمراحل الخفيفة، مقارنةً بأنواع خرف أخرى والشيخوخة الطبيعية، هي العيوب في الانتباه، والوظائف التنفيذية، والوظائف البصرية المكانية والبصرية الإدراكية، التي تبرز مقارنةً بباقي الوظائف المعرفية (Gurnani y Gavett, 2017; Kemp et al., 2017). في الواقع، فيما يتعلق بالعُيوب البصرية الإدراكية، يمكن القول إنه إذا كانت فقدان الذاكرة هو العلامة المميزة لمرض الزهايمر، فقد تكون اضطرابات التعرف البصري هي المميزة لـDCL (Ferman et al., 2006; Collerton, et al., 2003).
إذا ركزنا على العُيوب البصرية المكانية والبصرية الإدراكية، فيُقدَّر أن حوالي 70% من المرضى المصابين بخرف أجسام ليوي، مقابل 40% من مرضى الزهايمر، يظهرونها منذ بداية المرض (Wood et al., 2013a).
اختلالات الإدراك البصري
في حالة العُيوب البصرية الإدراكية، لوحظ أن مرضى DCL يعانون من صعوبات في المهام البسيطة الخاصة بـالتمييز بين الأحجام والأشكال واللون، أي صعوبات يمكن تصنيفها على أنها شبه فقدان القدرة البصرية على التعرف وفقًا للنموذج الكلاسيكي لوارينغتون وراج (1995)، وكذلك في المهام المعقدة التي تتطلب اندماجًا وتحليلًا أعمق للمعلومات البصرية، مثل مهام التعرف على الأشياء سواء في موضعها النموذجي أو في إسقاط منظور، تحديد الأشكال المتداخلة، التعرف على الأشياء من خلال قطعة منها، التعرف على حروف مجزأة، التمييز بين الأشياء الحقيقية والأشكال غير الحقيقية، أو تحديد الأشياء من خلال ظلها (Yokoi et al., 2014)، أي فقدان التعرف الإدراكي الاندماجي و، بدرجة أقل، فقدان التعرف الناتج عن التحول المكاني، وفقًا لنموذج Humphreys y Riddoch (2013).
علاوة على ذلك، تم توثيق صعوبات أيضًا في نسخ الأشكال البسيطة والمعقدة على حد سواء، أي احتمالية وجود اضطرابات بصرية بنائية (Kemp et al., 2017). ومع ذلك، في هذه الحالة الأخيرة، ينبغي إجراء فحص نفسي عصبي دقيق حسب العمليات لتحديد تشخيص متلازمي تفريقي يوضح ما إذا كانت الصعوبات في نسخ الأشكال ناتجة عن عسر الحركة البنائية، أم أنها ناجمة، بالعكس، عن الصعوبات البصرية الإدراكية، والبصرية المكانية و/أو التنفيذية المميزة لمرضى خرف أجسام ليوي.
اضطرابات بصرية مكانية
فيما يتعلق بالعُيوب البصرية المكانية، وُصفت لدى مرضى DCL صعوبات في أنشطة تتطلب تحديد العلاقة المكانية بين محفزات بصرية مختلفة، التمييز بين الزاوية بين الخطوط، إجراء المسح أو البحث البصري، عد المحفزات، إدراك الحركة، تركيب الأشكال أو القطع ثنائية الأبعاد، أو تدوير الأشياء ذهنيًا في ثلاثة أبعاد.
في الواقع، هناك اتفاق عام إلى حد كبير في وصف الصعوبات البصرية الإدراكية والبصرية المكانية المرصودة لدى مرضى خرف أجسام ليوي، حيث إن الغالبية العظمى من المنشورات المتاحة حول هذا الموضوع التي استعملت هذه العلامات استكشفتها أو قيّمتها باستخدام بطارية الإدراك المكاني والبصري للأجسام (VOSP)، مهام الأشكال المتراكبة واختبار تنظيم الرؤية لهوبر (Tröster, 2008; Oda et al., 2009; Li et al., 2014, Mitolo et al., 2016). وهو ما يمكن اعتباره دليلًا على قلة التنوع الشديد في الاختبارات النفسية العصبية المتاحة لتقييم العيوب في المعالجة العليا للمعلومات البصرية.
كشف خرف أجسام ليوي
بالإضافة إلى القيمة الجوهرية لـالكشف المبكر، والتوصيف، والقياس الكمي لتدهور الوظائف المعرفية لدى مرضى خرف أجسام ليوي، هناك قيمة إضافية لا تقل أهمية. فـالعيوب في المعالجة العليا للمعلومات البصرية قد تلعب دورًا مهمًا كمؤشرات لتوقع مسار تطور المرض لدى مرضى DCL. على سبيل المثال، المرضى المصنفون باعتلال معرفي خفيف غير أمِني ومتعدد الميادين والذي يتضمن عُيوبًا بصرية إدراكية ومكانية لديهم خطر أكبر للتقدم إلى خرف أجسام ليوي مقارنةً بالذين يُصنَّفون باعتلال معرفي خفيف أمِني، والذين من المرجح أن يتقدموا إلى مرض الزهايمر (Donaghy y McKeith, 2014).
علاوة على ذلك، فالمرضى الذين يظهرون مبكرًا عيوبًا بصرية مكانية هم عرضة لحدوث تدهور أسرع في كل من قدرتهم على أداء أنشطة الحياة اليومية الأساسية والأدواتية، وكذلك في حالتهم المعرفية العامة (Hamilton et al., 2008; Wood et al., 2013b).
وأخيرًا، يجب تسليط الضوء على العلاقة بين العيوب البصرية الإدراكية والهلوسات البصرية، حيث إنه كلما ازداد شدة تلك العيوب كعلامة على تدهور مناطق الربط البصري، زاد خطر ظهور الهلاوس البصرية لاحقًا. وهذا مهم جدًا، لأن الهلاوس البصرية هي إحدى العلامات الرئيسية لـالتشخيص التفريقي لـDCL مقابل EA، لذا فإن الكشف المبكر عن اضطرابات التعرف البصري قد يهيئنا لما قد يحدث لاحقًا (Auning et al., 2011).
الخصائص العصبية التشريحية
وبالتوازي مع دراسة الملف النفسي العصبي لمرضى خرف أجسام ليوي في المرحلة الخفيفة أو ما قبل العرضية، تراكمت المعارف حول الخصائص العصبية التشريحية لهذا المرض.
من بين الجوانب المميزة له توجد علامات الضمور المبكر في قشرة الحزامية الخلفية وفي المناطق الصدغية-القذالية العلوية والمناطق المدارية-الجبهية، إلى جانب اضطرابات وظيفية في مناطق دماغية لازمة لمعالجة المعلومات البصرية، مثل القشرة القذالية ومناطق الربط البصري القذالي-الجداري (Donaghy y McKeith, 2014; Mak et al., 2014; Yousaf et al., 2019). بالإضافة إلى ما سبق، يجب أيضًا تضمين تدهور المسارات الكولينِرجية والدوبامينية بفعل أجسام ليوي التي تتكوّن في جذع الدماغ. لذلك، فهذه التغيرات الهيكلية والوظيفية هي التي تشكل أساس نمط الانفصال الوظيفي في الدماغ الذي يُلاحظ لدى مرضى DCL، والذي يؤثر على سلامة المسارين البطني (القذالي-الصدغي) والظهري (القذالي-الجداري)، وهما مفتاحان لدعم الوظائف البصرية الإدراكية والبصرية المكانية (Schumacher et al., 2018).
الخلاصة
في سياق التقييم النفسي العصبي، تُعد الاختلالات البصرية الإدراكية والبصرية المكانية من تلك العلامات السريرية التي، إن تمكنت من اكتشافها وتصنيفها، ستسلط ضوءًا كبيرًا على فرضيات عملك. بالنسبة لي، أتعامل معها كمن يجد كنزًا، مع أن عليّ الاعتراف أن هذه العلامات السريرية تثير اهتمامي بشكل خاص.
من ناحية أخرى، لا أُفشي سرًّا إذا قلت إن الوظائف البصرية الإدراكية والبصرية المكانية لا تتصدر قائمة شعبية الوظائف المعرفية التي يضعها علماء النفس العصبي، مما يؤدي إلى مشكلة مفادها أن ما لا يُولى اهتمامًا لا يُبحث عنه ولا يُكشف ولا يُعترف به. نعم، نعم، نتفق أن فقدان الذاكرة صعب، لن نختلف هنا، لكن فقدان القدرة على التعرف وتفسير العالم أمام أعيننا — ونحن، كنوع حيواني يغلب عليه استكشاف العالم بصريًا — ليس أمرًا ممتعًا أيضًا.
المراجع
- Allegri, R. F. (2020). Moving from neurodegenerative dementias, to cognitive proteinopathies, replacing “where” by “what”…. Dementia & Neuropsychologia, 14(3), 237-242.
- Auning, E., Rongve, A., Fladby, T., Booij, J., Hortobágyi, T., Siepel, F. J., … & Aarsland, D. (2011). Early and presenting symptoms of demen-tia with lewy bodies. Dementia and geriatric cognitive disorders, 32(3), 202-208.
- Collerton, D., Burn, D., McKeith, I., & O’Brien, J. (2003). Systematic review and meta-analysis show that dementia with Lewy bodies is a visual-perceptual and attentional-executive dementia. Dementia and geriatric cognitive disorders, 16(4), 229–237.
- Donaghy, P. C., & McKeith, I. G. (2014). The clinical characteristics of dementia with Lewy bodies and a consideration of prodromal diagnosis. Alzheimer’s research & therapy, 6(4), 46.
- Ferman, T. J., Smith, G. E., Boeve, B. F., Graff-Radford, N. R., Lucas, J. A., Knopman, D. S., Petersen, R. C., Ivnik, R. J., Wszolek, Z., Uitti, R., & Dickson, D. W. (2006). Neuropsychological differentiation of dementia with Lewy bodies from normal aging and Alzheimer’s disease. The Clinical neuropsychologist, 20(4), 623–636.
- Guidi, M., Paciaroni, L., Paolini, S., De Padova, S., & Scarpino, O. (2006). Differences and similarities in the neuropsychological profile of dementia with Lewy bodies and Alzheimer’s disease in the early stage. Journal of the Neurological Sciences, 248(1-2), 120-123.
- Gurnani, A. S., & Gavett, B. E. (2017). The differential effects of Alz-heimer’s disease and Lewy Body pathology on cognitive performance: A meta-analysis. Neuropsychology review, 27(1), 1-17.
- Hamilton, J. M., Salmon, D. P., Galasko, D., Raman, R., Emond, J., Hansen, L. A., … & Thal, L. J. (2008). Visuospatial deficits predict rate of cognitive decline in autopsy-verified dementia with Lewy bodies. Neuropsychology, 22(6), 729.
- Humphreys, G. W., & Riddoch, M. J. (2013). To see but not to see: A case study of visual agnosia. Psychology Press
- Kemp, J., Philippi, N., Phillipps, C., Demuynck, C., Albasser, T., Mar-tin-Hunyadi, C., … & Blanc, F. (2017). Cognitive profile in prodromal dementia with Lewy bodies. Alzheimer’s research & therapy, 9(1), 19.
- McKeith, I. G., Boeve, B. F., Dickson, D. W., Halliday, G., Taylor, J. P., Weintraub, D., … & Kosaka, K. (2017). Diagnosis and management of dementia with Lewy bodies: Fourth consensus report of the DLB Consortium. Neurology, 89(1), 88-100.
- Mak, E., Su, L., Williams, G. B., & T O’Brien, J. (2014). Neuroimaging characteristics of dementia with Lewy bodies. Alzheimer’s research & therapy, 6(2), 18.
- Mitolo, M., Hamilton, J. M., Landy, K. M., Hansen, L. A., Galasko, D., Pazzaglia, F., & Salmon, D. P. (2016). Visual perceptual organization ability in autopsy-verified dementia with Lewy bodies and Alzheimer’s disease. Journal of the International Neuropsychological Society, 22(6), 609-619.
- Petrova, M., Pavlova, R., Zhelev, Y., Mehrabian, S., Raycheva, M., & Traykov, L. (2016). Investigation of neuropsychological characteristics of very mild and mild dementia with Lewy bodies. Journal of clinical and experimental neuropsychology, 38(3), 354-360.
- Schumacher, J., Peraza, L. R., Firbank, M., Thomas, A. J., Kaiser, M., Gallagher, P., … & Taylor, J. P. (2018). Functional connectivity in de-mentia with Lewy bodies: A within‐and between‐network analysis. Hu-man brain mapping, 39(3), 1118-1129.
- Tröster, A. I. (2008). Neuropsychological characteristics of dementia with Lewy bodies and Parkinson’s disease with dementia: differentia-tion, early detection, and implications for “mild cognitive impairment” and biomarkers. Neuropsychology review, 18(1), 103-119.
- Oda, H., Yamamoto, Y., & Maeda, K. (2009). Neuropsychological pro-file of dementia with Lewy bodies. Psychogeriatrics, 9(2), 85-90.
- Vann Jones, S. A., & O’Brien, J. T. (2014). The prevalence and incidence of dementia with Lewy bodies: a systematic review of population and clinical studies. Psychological medicine, 44(4), 673–683.
- Warrington, E. K., & Rudge, P. (1995). A comment on apperceptive agnosia. Brain and cognition, 28(2), 173–179.
- Wood, J. S., Firbank, M. J., Mosimann, U. P., Watson, R., Barber, R., Blamire, A. M., & O’Brien, J. T. (2013a). Testing visual perception in dementia with Lewy bodies and Alzheimer disease. The American Jour-nal of Geriatric Psychiatry, 21(6), 501-508.
- Wood, J. S., Watson, R., Firbank, M. J., Mosimann, U. P., Barber, R., Blamire, A. M., & O’brien, J. T. (2013b). Longitudinal testing of visual perception in dementia with Lewy bodies and Alzheimer’s disease. Inter-national journal of geriatric psychiatry, 28(6), 567-572.
- Yokoi, K., Nishio, Y., Uchiyama, M., Shimomura, T., Iizuka, O., & Mori, E. (2014). Hallucinators find meaning in noises: pareidolic illusions in dementia with Lewy bodies. Neuropsychologia, 56, 245–254.
- Yousaf, T., Dervenoulas, G., Valkimadi, P. E., & Politis, M. (2019). Neuroimaging in Lewy body dementia. Journal of neurology, 266(1), 1–26.
إذا أعجبك هذا المنشور حول الاختلالات لدى مرضى خرف أجسام ليوي، فقد تهمك هذه المقالات من NeuronUP.
“تمت ترجمة هذا المقال. رابط المقال الأصلي باللغة الإسبانية:”
Alteraciones en pacientes con demencia por cuerpos de Lewy




 التواصل من مقدّم الرعاية إلى المريض المصاب بالخرف
التواصل من مقدّم الرعاية إلى المريض المصاب بالخرف
اترك تعليقاً